El melanoma es un tipo de cáncer de piel que se origina en los melanocitos, las células encargadas de producir la melanina que da color a nuestra piel, ojos y cabello. Aunque es menos frecuente que otros tipos de cáncer de piel (como el basocelular o el espinocelular), su importancia clínica es mucho mayor porque puede diserse o hacer metástasis rápidamente si no se identifica a tiempo.
1. ¿Qué es el melanoma y por qué es crítico su diagnóstico?
El melanoma se desarrolla cuando el ADN de los melanocitos sufre daños irreparables, generalmente causados por la radiación ultravioleta (UV). Estos daños provocan mutaciones que hacen que las células se multipliquen de forma descontrolada, formando tumores malignos.
La importancia de este diagnóstico radica en su comportamiento biológico. A diferencia de otros cánceres de piel, el melanoma puede invadir tejidos sanos cercanos y propagarse a los ganglios linfáticos o a órganos distantes (metástasis sistémica) con relativa rapidez.
2. Factores de riesgo y prevención
Para comprender la incidencia del melanoma, es fundamental analizar los factores que predisponen a una persona a desarrollar esta patología. La prevención primaria y el conocimiento del historial clínico son los pilares de la supervivencia.
Factores biológicos y exógenos
- Exposición a radiación UV: El factor de riesgo más prevenible. Tanto la exposición solar intensa y esporádica (quemaduras) como la acumulada a lo largo de los años aumentan el riesgo.
- Fenotipo de piel Personas con piel clara, ojos claros y cabello rubio o pelirrojo tienen menor protección natural contra los rayos UV.
- Historial de nevus (lunares): Poseer un elevado número de lunares comunes o la presencia de nevus atípicos (displásicos) incrementa la probabilidad de desarrollar melanoma.
- Antecedentes familiares La genética juega un papel crucial; aproximadamente el 10% de los pacientes tienen familiares directos que han padecido la enfermedad.
| Factor de Riesgo | Nivel de Impacto | Tipo de Prevención |
| Quemaduras solares en la infancia | Muy Alto | Primaria (Protección solar) |
| Más de 50-100 lunares | Alto | Secundaria (Revisión anual) |
| Antecedentes genéticos | Moderado/Alto | Vigilancia Dermatológica |
| Uso de cámaras de bronceado | Muy Alto | Evitación total |
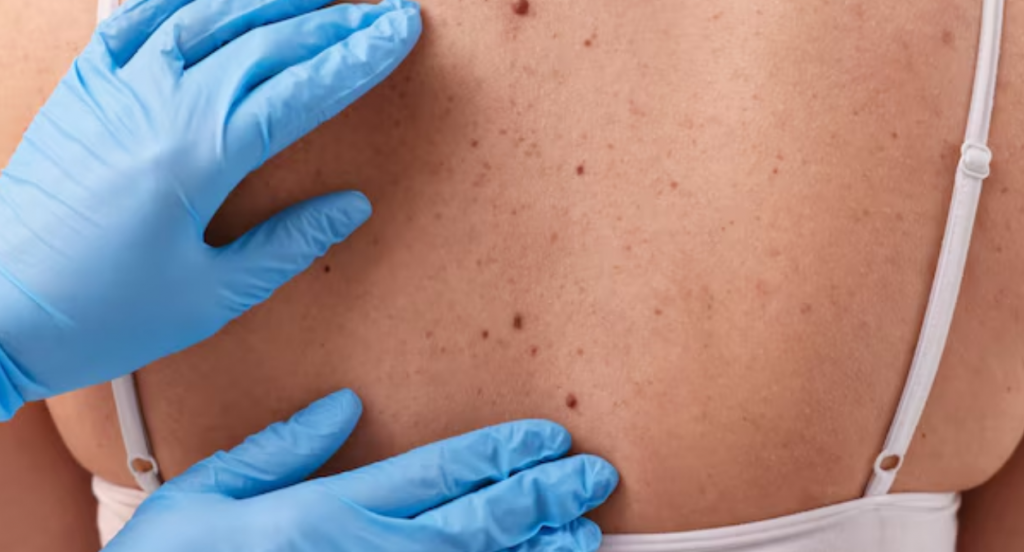
3. Identificación premura: La regla ABCDE
La autoexploración es una herramienta fundamental en oncología cutánea. Los dermatólogos recomiendan seguir la regla mnemotécnica ABCDE para evaluar cualquier lesión pigmentada sospechosa:
- A de asimetría: Una mitad del lunar no coincide con la otra.
- B de bordes: Los bordes son irregulares, desiguales o borrosos.
- C de color La pigmentación no es uniforme. Presenta sombras negras, marrones, o incluso manchas rojas, blancas o azules.
- D de diámetro: El lunar mide más de 6 milímetros (aunque los melanomas pueden ser más pequeños).
- E de evolución: El signo más crucial. Cualquier cambio en tamaño, forma, color o la aparición de síntomas como picor o sangrado debe ser evaluado.
4. Tipos Principales de melanoma
No todos los melanomas presentan el mismo aspecto ni el mismo comportamiento clínico. Se clasifican principalmente en cuatro tipos:
Melanoma de extensión superficial
Es el tipo más frecuente. Suele aparecer en el tronco (hombres) y en las piernas (mujeres). Tiende a crecer de forma horizontal sobre la superficie de la piel antes de profundizar.
Melanoma nodular
Es la variante más agresiva. Desde el inicio, crece hacia las capas profundas de la piel (crecimiento vertical). Suele presentarse como un bulto negro o azulado de rápido crecimiento.
Lentigo maligno
Común en personas de edad avanzada y en zonas con daño solar crónico, como el rostro o los brazos. Su crecimiento es lento y suele confundirse con manchas de la edad.
Melanoma lentiginoso acral
Aparece en palmas de las manos, plantas de los pies o debajo de las uñas. Es el tipo de melanoma más común en personas con fototipos de piel oscuros.
5. Diagnóstico y clasificación por estadios
Tras la sospecha clínica, el procedimiento estándar es la biopsia escisional. El patólogo determinará el Índice de Breslow, que mide el grosor del tumor en milímetros. Este es el indicador pronóstico más importante.
Estadios del melanoma
- Estadio 0 (In situ): El tumor está confinado a la epidermis.
- Estadio I y II: El melanoma está localizado en la piel pero tiene diferentes grosores y puede estar ulcerado.
- Estadio III: Las células cancerosas han alcanzado los ganglios linfáticos regionales.
- Estadio IV: Metástasis a distancia (pulmón, hígado, cerebro o huesos).
6. Avances en el tratamiento del melanoma
La oncología moderna ha transformado el pronóstico del melanoma avanzado en la última década.
Cirugía
Es el tratamiento principal para los estadios localizados. Consiste en la extirpación del tumor con un margen de seguridad de piel sana. En muchos casos, se realiza la técnica del Ganglio Centinela para verificar si el cáncer se ha extendido.
Inmunoterapia
Ha revolucionado el tratamiento. Utiliza fármacos (como los inhibidores de puntos de control) para ayudar al sistema inmunitario del paciente a reconocer y destruir las células del melanoma.
Terapia dirigida
Se utiliza en pacientes cuyos tumores presentan mutaciones genéticas específicas, como la mutación del gen BRAF. Estos medicamentos bloquean las proteínas que estimulan el crecimiento del tumor.
Nota de expertos La detección precoz eleva la tasa de supervivencia a 5 años por encima del 95% en melanomas localizados. La clave es la vigilancia constante.